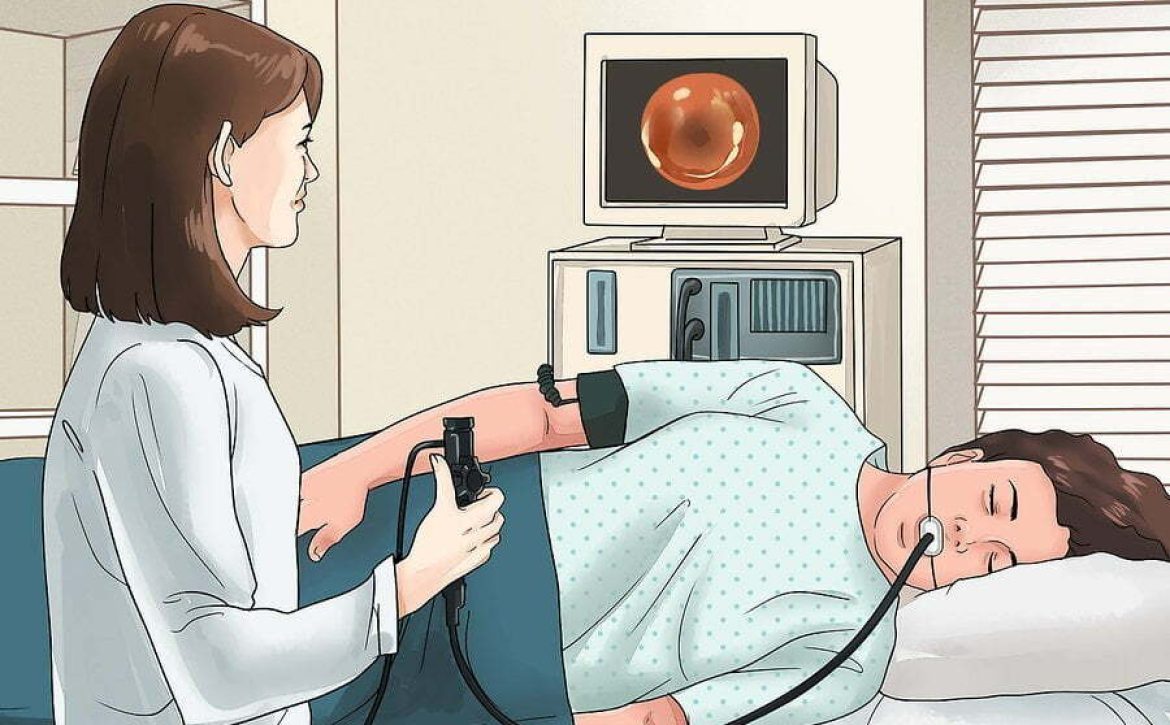
اندوسکوپی چیست؟
اندوسکوپی روشی پزشکی است که در آن پزشک با استفاده از وسیلهای به نام اسکوپ، بدون نیاز به جراحی مستقیم، تصاویر و ویدئوهایی از اندامها و ساختارهای داخلی بدن به دست میآورد. این روش برای بررسی، تشخیص و حتی درمان بسیاری از بیماریها کاربرد دارد. اندوسکوپی انواع مختلفی دارد و بسته به اندام هدف انتخاب میشود؛ از رایجترین آنها میتوان به کولونوسکوپی و اندوسکوپی فوقانی اشاره کرد. همچنین روشهای کمتهاجمی مانند لاپاراسکوپی نیز با دوربین انجام میشوند، اما به طور کامل اندوسکوپی محسوب نمیشوند.
با خدمات آزمایش در محل بیمارستان مجازی ایران میتوانید بدون مراجعه حضوری به آزمایشگاه، نمونهگیری را در منزل یا محل کار انجام دهید و نتایج آزمایش خود را بهصورت آنلاین دریافت کنید.

📞 0912-020-1734
در بیمارستان مجازی ایران، کیفیت، سرعت و تخصص را در اولویت قرار دادهایم.
با اطمینان به ما بسپارید و تجربهای بینظیر از خدمات حرفهای و مطمئن را داشته باشید.
اندوسکوپی چیست؟
اندوسکوپی روشی پزشکی برای مشاهده و بررسی ساختارهای داخلی بدن است. در این روش، پزشک وسیلهای به نام اندوسکوپ که یک لوله باریک و انعطافپذیر مجهز به دوربین و منبع نور در انتهای خود است، وارد بدن میکند. این ابزار امکان تهیه تصاویر و فیلم از اندامها یا نواحی مورد نظر را فراهم میسازد و پزشک میتواند همزمان تصاویر را بر روی مانیتور مشاهده و ارزیابی کند.
کاربرد اندوسکوپی
پزشک ممکن است در شرایط مختلف از اندوسکوپی استفاده کند، از جمله:
- بررسی علائم: اندوسکوپی میتواند علت علائمی مانند سوزش سر دل، تهوع، استفراغ، درد شکم، مشکل در بلع یا خونریزی را مشخص کند.
- تشخیص: این روش امکان نمونهبرداری از بافت را برای بررسی در آزمایشگاه فراهم کرده و به تشخیص برخی بیماریها و سرطانها (مانند سرطان دستگاه گوارش فوقانی) کمک میکند.
- درمان: در برخی موارد میتوان از ابزارهای ویژهای که از طریق اندوسکوپ وارد بدن میشوند برای اقدامات درمانی استفاده کرد؛ مانند سوزاندن رگهای خونریزیدهنده، گشاد کردن مری، برداشتن پولیپ یا خارج کردن اجسام خارجی.
گاهی اندوسکوپی با روشهای دیگر مثل سونوگرافی ترکیب میشود. در این حالت، یک پروب سونوگرافی به اندوسکوپ متصل میشود تا تصاویری دقیق از دیواره مری یا معده و حتی اندامهای دورتر مانند پانکراس ایجاد کند. اندوسکوپهای جدیدتر علاوه بر ویدئوی باکیفیت بالا، از فناوریهایی مانند تصویربرداری باند باریک نیز بهره میبرند که با استفاده از نور خاص، امکان شناسایی دقیقتر تغییرات پیشسرطانی مانند مری بارت را فراهم میسازد.
انواع اندوسکوپی
انواع گوناگونی از اندوسکوپی وجود دارد، اما اساس کار همه آنها یکسان است. در این روش، پزشک اندوسکوپ را از راههای طبیعی بدن مانند دهان یا مقعد، یا از طریق یک برش کوچک وارد بدن کرده و ناحیه موردنظر را بررسی یا درمان میکند. تفاوت نامگذاری اندوسکوپیها معمولاً به دو عامل بستگی دارد:
- نام روش: معمولاً بر اساس اندام تحت بررسی انتخاب میشود؛ مثلاً کولونوسکوپی برای بررسی روده بزرگ.
- نوع اندوسکوپ: نام وسیله نیز با اندامی که برای آن طراحی شده ارتباط دارد؛ مثلاً کولونوسکوپ برای کولونوسکوپی. اندوسکوپها ممکن است انعطافپذیر یا سخت باشند و برخی از آنها کانالهایی برای عبور ابزارهای جراحی یا نمونهبرداری دارند.
بر همین اساس، انواع اندوسکوپی شامل موارد زیر است:
- آنوسکوپی: بررسی مقعد و رکتوم از طریق مقعد.
- آرتروسکوپی: بررسی مفصل با ورود اندوسکوپ از طریق برش روی مفصل.
- برونکوسکوپی: بررسی نای و ریهها از طریق دهان یا بینی.
- کولونوسکوپی: معاینه کل روده بزرگ از طریق مقعد.
- سیستوسکوپی: بررسی مجرای ادرار و مثانه از طریق مجرای ادرار.
- انتروسکوپی: بررسی روده کوچک از طریق دهان (بخش فوقانی) یا مقعد (بخش تحتانی).
- اندوسکوپی فوقانی (EGD): بررسی مری، معده و ابتدای روده کوچک از طریق دهان.
- هیستروسکوپی: بررسی رحم از طریق واژن.
- لاپاراسکوپی: بررسی اندامهای شکمی و تولیدمثلی از طریق برش کوچک در شکم.
- لارنگوسکوپی: بررسی حنجره از طریق دهان یا بینی.
- مدیاستینوسکوپی: بررسی ناحیه مدیاستینوم (بین ریهها) از طریق برشی بالای استخوان سینه.
- نورواندوسکوپی: بررسی مغز از طریق برشی در جمجمه.
- پروکتوسکوپی (سیگموئیدوسکوپی سفت): بررسی مقعد و رکتوم از طریق مقعد.
- سیگموئیدوسکوپی انعطافپذیر: بررسی قسمت سیگموئید روده بزرگ و رکتوم از طریق مقعد.
- توراکوسکوپی (پلوروسکوپی): بررسی ریهها و اطراف آنها از طریق برشی در قفسه سینه.
- اورتروسکوپی: بررسی حالبها (لولههای متصلکننده کلیه به مثانه) از طریق مجرای ادرار.
اندوسکوپی پیشرفته چیست؟
پژوهشگران همواره در تلاشاند تا روشهای اندوسکوپی را کمتر تهاجمی کنند. یکی از این نوآوریها اندوسکوپی کپسولی است؛ در این روش بیمار کپسولی به اندازه یک قرص ویتامین را میبلعد که درون آن دوربینی کوچک قرار دارد. این کپسول هنگام عبور از مری، معده و روده کوچک، تصاویر دقیقی ثبت میکند و به پزشکان امکان میدهد وجود خونریزی یا تومورهای دستگاه گوارش را شناسایی کنند.
چه بیماریهایی با اندوسکوپی شناسایی میشوند؟
اندوسکوپی یکی از روشهای مهم تشخیصی و غربالگری است که پزشکان از آن برای شناسایی طیف گستردهای از بیماریها استفاده میکنند. بهویژه کولونوسکوپی بهعنوان رایجترین نوع اندوسکوپی برای غربالگری و تشخیص سرطان روده بزرگ شناخته میشود. همچنین یکی از کاربردهای مهم اندوسکوپی، نمونهبرداری (بیوپسی) برای بررسیهای آزمایشگاهی و تشخیص قطعی بیماریها است.
برخی از بیماریهایی که میتوان با کمک اندوسکوپی تشخیص داد عبارتاند از:
- بیماریهای دستگاه گوارش مانند پولیپ و سرطان روده بزرگ؛
- مشکلات سر و گردن از جمله اختلالات بلع و التهاب حنجره (لارنژیت)؛
- بیماریهای مفصلی مثل آرتروز، پارگی یا دررفتگی؛
- اختلالات سیستم عصبی مانند تومورهای مغزی؛
- بیماریهای ریوی و عفونتهای سیستم تنفسی؛
- مشکلات دستگاه ادراری شامل سنگ کلیه و عفونتهای ادراری؛
- بیماریهای دستگاه تولیدمثل مانند خونریزی غیرطبیعی رحم، اندومتریوز و نازایی.
درمان با اندوسکوپی
برخی از انواع اندوسکوپی علاوه بر نقش تشخیصی، کاربرد درمانی نیز دارند و میتوانند به پزشک در انجام اقدامات مختلف کمک کنند. برای مثال، از طریق اندوسکوپی میتوان:
- زخمها را ترمیم و بخیه زد؛
- دارو بهطور مستقیم تزریق کرد؛
- مایعات و ترشحات اضافی را تخلیه نمود؛
- خونریزی داخلی را کنترل و متوقف کرد؛
- بافت یا تومورهای غیرطبیعی را برداشت؛
- انسدادها را رفع یا مجاری تنگشده را گشاد کرد؛
- استنتها (لولههای کوچک برای باز نگهداشتن مجاری مسدودشده) قرار داد؛
- برخی جراحیها را بهصورت کمتهاجمی انجام داد.
همچنین در روش لاپاروسکوپی که نوعی جراحی حداقلتهاجمی است، پزشک به جای ایجاد یک برش بزرگ، با چند برش کوچک وارد بدن میشود و عمل جراحی را انجام میدهد. این تکنیک نسبت به جراحیهای سنتی آسیب کمتری دارد و به همین دلیل برای درمان بسیاری از بیماریها روش ترجیحی به شمار میرود.
آمادگی قبل از اندوسکوپی
پیش از انجام اندوسکوپی، پزشک دستورالعملهای دقیقی را برای آمادهسازی در اختیار شما قرار میدهد. برخی از مهمترین توصیهها عبارتاند از:
- ناشتا بودن: معمولاً لازم است حدود ۸ ساعت پیش از اندوسکوپی از خوردن غذاهای جامد و ۴ ساعت پیش از آن از نوشیدن مایعات خودداری کنید تا معده کاملاً خالی باشد.
- قطع یا تنظیم داروها: ممکن است پزشک مصرف داروهای رقیقکننده خون مانند وارفارین یا آسپرین را چند روز قبل از اندوسکوپی متوقف کند، زیرا این داروها خطر خونریزی حین عمل را افزایش میدهند. اگر بیماریهایی مانند دیابت، فشار خون یا مشکلات قلبی دارید، دستور مصرف داروهایتان با توجه به شرایطتان توسط پزشک مشخص میشود. بهتر است فهرست کامل داروها و مکملهای خود را به پزشک ارائه دهید.
- آمادهسازی روده: برای برخی روشها مانند کولونوسکوپی یا آنتروسکوپی، نیاز است رودهها تخلیه شوند. به همین منظور معمولاً یک برنامه آمادهسازی روده به شما داده میشود.
- قطع مصرف دخانیات: لازم است چند روز پیش از اندوسکوپی از مصرف سیگار و سایر محصولات دخانی خودداری کنید.
- هماهنگی برای بازگشت به منزل: اگر در حین عمل از داروهای آرامبخش یا بیهوشی استفاده شود، توانایی رانندگی نخواهید داشت. بنابراین بهتر است یکی از نزدیکان همراه شما باشد.
- انجام آزمایشهای تکمیلی: بسته به نوع اندوسکوپی، ممکن است پزشک آزمایشهایی مانند آنالیز ادرار (برای بررسی عفونتهای ادراری پیش از اندوسکوپی دستگاه ادراری) یا تست بارداری (پیش از هیستروسکوپی) درخواست کند.
اطلاعرسانی کامل درباره سوابق پزشکی و بیماریهای پیشین به پزشک، میتواند به ایمنی و موفقیت بیشتر اندوسکوپی کمک کند.
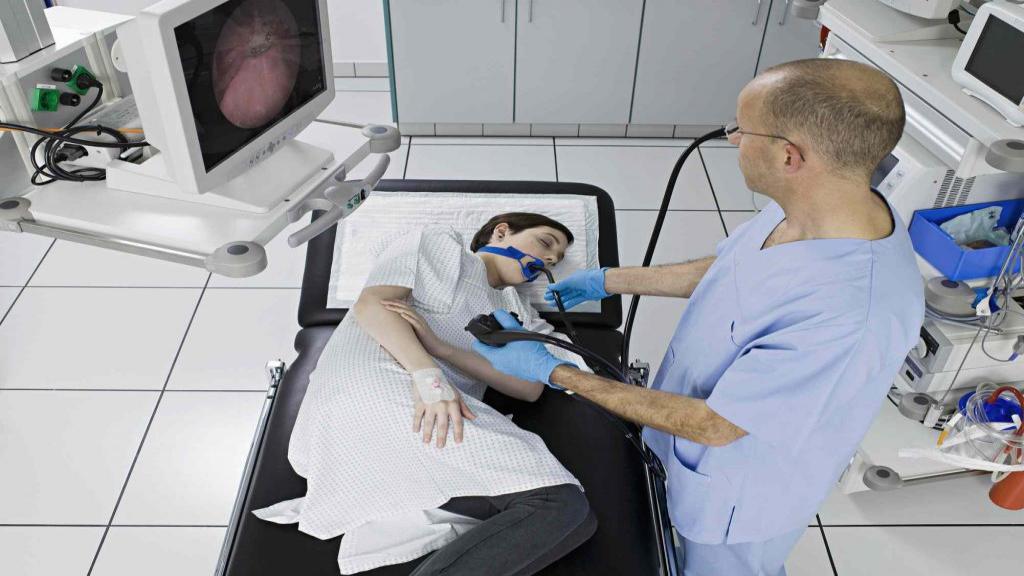
در طول اندوسکوپی (نحوه ورود و مسیر دوربین در بدن)
مدت زمان اندوسکوپی بسته به نوع آن معمولاً بین ۳۰ دقیقه تا ۲ ساعت متغیر است. بیشتر بیماران همان روز پس از انجام اندوسکوپی به خانه بازمیگردند، اما در برخی موارد ممکن است نیاز به بستری یکشبه در بیمارستان باشد.
در اغلب روشها، پزشک از داروهای آرامبخش متوسط استفاده میکند تا بیمار در طول عمل در حالت خوابآلود باشد و دردی احساس نکند. در موارد محدودی، بیهوشی عمومی همراه با لولهگذاری تنفسی لازم میشود. گاهی نیز بهجای بیهوشی کامل، ترکیبی از بیحسی موضعی و آرامبخش تجویز میشود که در این حالت تنها ناحیهای مشخص بیحس شده و بیمار به طور کامل به خواب نمیرود.
آرامبخشها باعث میشوند بدن و ذهن شما در حالت آرامش قرار گیرد. پس از اینکه به اندازه کافی آرام شدید یا به خواب رفتید، پزشک بهآرامی اسکوپ را وارد کرده و آن را به سمت ناحیه مورد نظر هدایت میکند. سپس با تنظیم موقعیت اسکوپ، اندامها و ساختارهای داخلی روی مانیتور قابل مشاهده میشوند. در ادامه، بخشهای مشکوک بررسی و در صورت نیاز نمونهبرداری یا اقدام درمانی انجام میشود. در پایان، اگر برای ورود اسکوپ برشی ایجاد شده باشد، آن ناحیه بسته خواهد شد.
بعد از اندوسکوپی
پس از انجام اندوسکوپی، تیم پزشکی علائم حیاتی شما را بررسی میکند. به دلیل تأثیر آرامبخش یا بیهوشی، ممکن است کمی گیجی یا خوابآلودگی احساس کنید، اما اغلب بیماران همان روز به خانه بازمیگردند. بهتر است در بقیه روز استراحت کرده و از انجام فعالیتهای سنگین خودداری کنید. بسته به نوع اندوسکوپی، از پزشک خود راهنمایی بگیرید تا بدانید دوره بهبودی شما چگونه خواهد بود و چه مراقبتهایی لازم است.
نتیجه اندوسکوپی
تیم پزشکی زمان دریافت نتایج آزمایش یا بررسی اندوسکوپی را به شما اطلاع میدهد. ممکن است نتایج همان روز به شما ارائه شود یا برای بررسی دقیقتر، جلسهای در تاریخ دیگری با شما برنامهریزی کنند.
خطر اندوسکوپی
اندوسکوپی روشی بسیار ایمن محسوب میشود، اما مانند هر روش پزشکی دیگری ممکن است با برخی خطرات همراه باشد، از جمله:
خونریزی: اگر در طول اندوسکوپی از بافت نمونهبرداری (بیوپسی) یا اقدام درمانی انجام شود، احتمال خونریزی پس از عمل افزایش مییابد. در موارد نادر ممکن است نیاز به تزریق خون باشد.
عفونت: بیشتر اندوسکوپیها تنها معاینه یا بیوپسی انجام میدهند و خطر عفونت در آنها پایین است. این خطر در مواردی که اقدامات اضافی همراه با اندوسکوپی انجام شود، کمی بیشتر است. بیشتر عفونتها خفیف بوده و با مصرف آنتیبیوتیک درمان میشوند. در برخی افراد با ریسک بالای عفونت، پزشک ممکن است پیش از عمل داروی پیشگیرانه تجویز کند.
پارگی اندامها: احتمال پارگی اندامهایی مانند مری یا بخشهای دیگر دستگاه گوارش وجود دارد. در صورت رخ دادن، ممکن است نیاز به بستری شدن یا حتی جراحی ترمیمی باشد. این عارضه نادر است و تقریباً از هر ۲۵۰۰ تا ۱۱۰۰۰ اندوسکوپی فوقانی یک مورد رخ میدهد، اما انجام اقدامات اضافی مانند گشادکردن مری، ریسک را افزایش میدهد.
واکنش به آرامبخش یا بیهوشی: بعضی اندوسکوپیها مانند اندوسکوپی فوقانی با آرامبخش یا بیحسی انجام میشوند. میزان خطر واکنش به داروهای آرامبخش یا بیهوشی کم است، اما رعایت دقیق دستورالعملهای پزشک مانند ناشتا بودن و قطع مصرف برخی داروها میتواند احتمال بروز عوارض را کاهش دهد.
عوارض جانبی اندوسکوپی
اکثر عوارض جانبی اندوسکوپی طی دو روز اول پس از انجام آن بهبود مییابند. نوع عوارض به روش انجام اندوسکوپی و محل ورود دستگاه بستگی دارد. برای مثال، اگر اندوسکوپ از طریق گلو وارد شده باشد، ممکن است احساس گلودرد یا تغییر موقت صدا داشته باشید. اگر دستگاه از طریق روده وارد شده باشد، امکان دارد دچار نفخ، گرفتگی یا حالت تهوع شوید. پزشک توصیههایی برای کاهش و مدیریت این عوارض ارائه میکند و در صورت لزوم، داروهای مسکن مناسب تجویز خواهد شد.
آیا در اندوسکوپی بیهوشی لازم است؟
خیر، این موضوع به نوع اندوسکوپی بستگی دارد. در برخی اندوسکوپیها، بهویژه آنهایی که مربوط به دستگاه گوارش هستند، ممکن است تحت بیهوشی قرار بگیرید. در انواع دیگر، ممکن است بیدار باشید، اما داروهایی دریافت میکنید که از احساس درد جلوگیری میکنند. پزشک پیش از انجام اندوسکوپی تمام جزئیات را برای شما توضیح خواهد داد.
آیا اندوسکوپی درد دارد؟
داروهای بیهوشی و آرامبخش از احساس درد در طول اندوسکوپی جلوگیری میکنند. در برخی موارد، مانند کولونوسکوپی، ممکن است هنگام ورود دستگاه کمی فشار حس کنید، اما این حالت معمولاً سریع برطرف میشود.
چند ساعت پس از اندوسکوپی میتوان غذا خورد؟
پس از انجام اندوسکوپی، بسته به استفاده یا عدم استفاده از داروهای بیهوشی، بهتر است حداقل یک تا دو ساعت صبر کنید و سپس مصرف مایعات و غذاهای سبک را آغاز کنید.
کلام آخر
حتی با وجود داروهای مسکن و استفاده از سونوگرافی، وارد کردن اسکوپ به داخل بدن ممکن است چندان راحت نباشد؛ با این حال، اندوسکوپی میتواند شما را از انجام مراجعات مکرر برای گرفتن تصاویر بیشتر بینیاز کند. برخی نمونهبرداریها (بیوپسی) تنها با کمک اندوسکوپی قابل انجام هستند. علاوه بر این، اندوسکوپی یک روش درمانی امن و کمتهاجمی است که از ایجاد برشهای بزرگ روی بدن جلوگیری میکند، و نتیجه آن جراحیهای سریعتر با دوره بهبودی کوتاهتر است. بیشتر اندوسکوپیها معمولاً حدود ۳۰ دقیقه طول میکشند و معمولاً همان روز میتوانید به خانه بازگردید. اگر در این زمینه پرسشی دارید یا توضیحات پزشک برایتان کافی نیست، میتوانید از راهنمایی پزشکان باتجربه بیمارستان مجازی ایران بهرهمند شوید.
سلامتی در طول زندگی مهمترین دارایی ماست و مراقبت از خود مسئولیتی است که بر دوش هر فردی قرار دارد.

بیمارستان مجازی ایران با هدف ارائه خدمات پزشکی به صورت آنلاین و در دسترس برای تمام افراد، در تلاش است تا با کمترین هزینه و سریعترین زمان ممکن، خدمات درمانی را به شما ارائه دهد. این بیمارستان مجازی با استفاده از فناوریهای پیشرفته، قادر است تا با بهترین کیفیت، مشاورهها و درمانهای پزشکی را به شما ارائه کند. با تیمی از پزشکان متخصص و کارشناسان پزشکی، بیمارستان مجازی ایران به شما این امکان را میدهد که بدون نیاز به مراجعه حضوری، در اسرع وقت و با صرفهجویی در هزینهها، از خدمات پزشکی بهرهمند شوید.
این خدمات شامل مشاوره آنلاین با پزشکان متخصص، دریافت نسخههای پزشکی، بررسی علائم بیماریها، و پیگیریهای درمانی به صورت مجازی است که میتوانید از هر کجا و در هر زمان از آن استفاده کنید. بیمارستان مجازی ایران به شما کمک میکند تا با کاهش هزینهها و زمان مورد نیاز برای درمان، به راحتی به مراقبتهای بهداشتی دسترسی پیدا کنید. هدف اصلی این بیمارستان، فراهم آوردن خدمات بهداشتی با کیفیت بالا و دسترسی آسان به مراقبتهای پزشکی برای همه افراد است.